- Особенности работы щитовидной железы во время беременности
- Почему так важен йод в период беременности?
- Какую роль играют гормоны щитовидной железы при беременности?
- Нормы гормона ТТГ при беременности
- Заболевания щитовидной железы и беременность
- Диагностика заболеваний щитовидной железы
- Лечение эндокринных нарушений во время беременности
Содержание:
Щитовидная железа — это маленький орган, который контролирует работу практически каждого органа в нашем теле с помощью гормонов. Заболевания щитовидной железы широко распространены среди женщин. Физиологические изменения во время беременности часто приводят к их обострению, а в некоторых случаях способствуют дебюту патологий.
Особенности работы щитовидной железы во время беременности
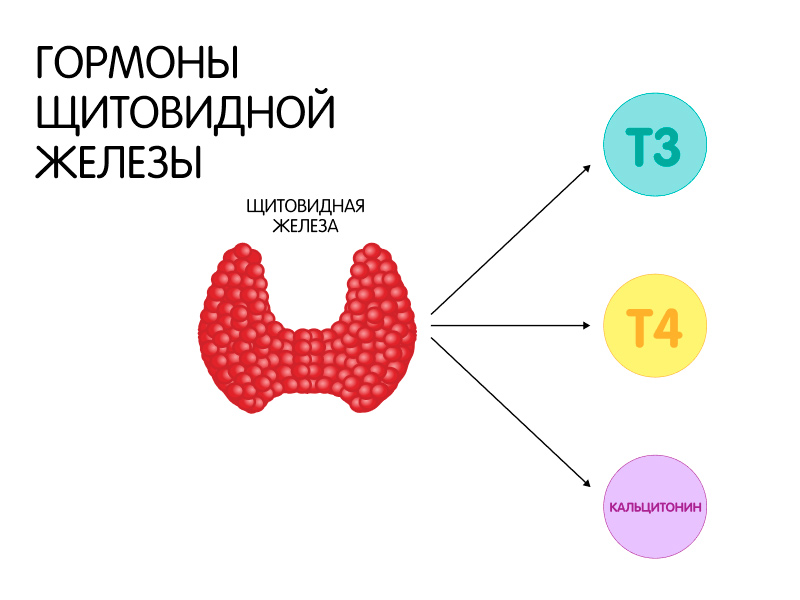
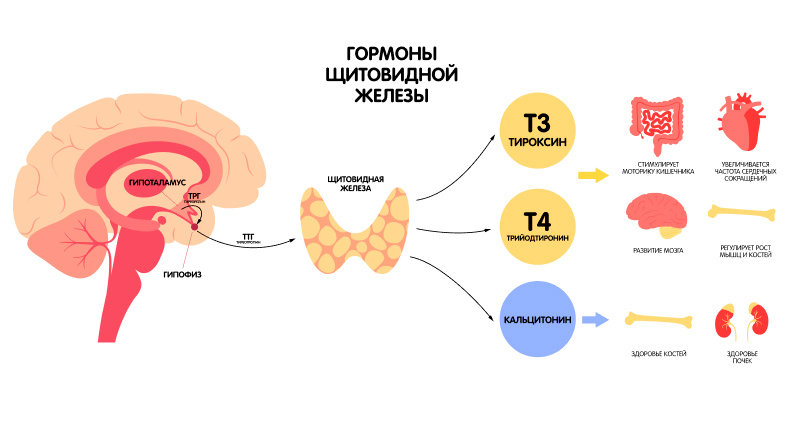
Щитовидная железа производит тиреоидные гормоны: тироксин (Т4) и трийодтиронин (Т3). Нужное количество этих веществ вырабатывается только при адекватном поступлении в организм йода. Контролирует работу щитовидной железы гипофиз — маленькая железа в головном мозге. Гипофиз вырабатывает тиреотропный гормон (ТТГ), а он в свою очередь подталкивает щитовидную железу к производству Т3 и T4. Чем меньше Т3 и Т4, тем больше сигналов получает головной мозг. Как следствие, активизируется гипофиз и повышается выработка ТТГ. И наоборот, при высоких уровнях тиреоидных гормонов синтез ТТГ падает, так как необходимость в стимуляции пропадает.
Под действием гормональных сдвигов на протяжении всей беременности щитовидная железа претерпевает ряд изменений для того, чтобы полноценно удовлетворять потребности матери и растущего малыша. Ей необходимо обеспечить организм достаточной концентрацией собственных гормонов. В первой половине беременности у плода еще не работает своя щитовидка, поэтому большое количество изменений происходит именно в этот период. По итогу производство гормонов щитовидной железы при беременности вырастает на 30–50%.
Какие механизмы приводят к столь выраженной стимуляции работы щитовидной железы женщины?
-
Усиленное образование тироксинсвязывающего гормона (ТСГ).
Данный гормон присоединяет к себе тиреоидные гормоны, тем самым замедляя процесс их распада и выведение из организма. То есть ТСГ предупреждает потери Т3 и Т4 через почки и печень, а также регулирует скорость их доставки к соответствующим органам. С первых недель беременности под действием эстрогена уровень ТСГ прогрессивно растет. К 16—20-й неделе он повышается в 2,5–3 раза, что приводит к связыванию до 75% дополнительного количества тиреоидных гормонов. Природа запустила данный механизм для того, чтобы у матери была возможность создать необходимый резерв гормонов, которые она сможет использовать на протяжении всей беременности.
-
Гормон беременности ХГЧ дополнительно активирует выработку тиреоидных гормонов.
С первых недель после зачатия клетки трофобласта начинают синтезировать ХГЧ. Он по своему строению подобен тиреотропному гормону, благодаря чему активирует рецепторы к ТТГ на щитовидной железе, что вызывает резкое усиление продукции тиреоидных гормонов. ХГЧ берет на себя часть работы ТТГ, а значит, нет необходимости в его большом количестве. Следовательно, концентрация ТТГ в первом триместре падает. По мере увеличения срока беременности уровень ХГЧ снижается и ТТГ возвращается в норму, в то время как свободный Т4 остается повышенным и снижается непосредственно перед родами.
-
Усиленный метаболизм Т4 во втором и третьем триместрах беременности.
Под действие плацентарных ферментов — дейодиназ II и III типов — происходит ускоренный распад тиреоидных гормонов. Это способствует дополнительному росту потребности в Т3 и Т4, что опять-таки стимулирует щитовидку беременной. В результате этих изменений размер щитовидной железы увеличивается у 15% будущих мам, но после родов все возвращается на круги своя.
Возможно, вас также заинтересуют следующие статьи, связанные с гормональным фоном женщины во время беременности:
Что в это время происходит со щитовидной железой плода?
К 12 неделям беременности щитовидная железа малыша начинает улавливать йод, а к 14 неделям уже может сама производить тироксин. Примерно до 20 недель выработка гормонов незначительна, но после этого при нормальных условиях концентрация ТТГ и Т4 постепенно повышается до уровня взрослого человека к моменту рождения.
Почему так важен йод в период беременности?
Йод — это структурный микроэлемент, который нужен для производства тиреоидных гормонов.
В период вынашивания малыша будущей маме требуется на 50% больше йода, чем в обычное время. Это происходит по ряду причин:
-
повышенный расход микроэлемента из-за быстрого выведения почками и поступления йода в плаценту;
-
организму матери требуется больше тиреоидных гормонов, а значит, нужны дополнительные порции йода.
Ольга Белоконь в своей книге «Я беременна. Что делать?» отмечает, что своевременно восстановленный недостаток йода в организме матери приводит к снижению уровня перинатальной смертности и повышению IQ у ребенка в будущем.
В Кокрейновском обзоре 2017 года было установлено, что назначение йода до и во время беременности снижает вероятность гипертиреоза у новорождённого.
Вся территория Российской Федерации относится к зоне йододефицита, поэтому дополнительный прием йода более чем оправдан. Согласно клиническим рекомендациям МЗ РФ, рекомендуемая дозировка микроэлемента — 200 мкг/сут. в каждом триместре беременности. ВОЗ считает, что количество принимаемого йода должно быть повышено до 250 мкг в день.
Какую роль играют гормоны щитовидной железы при беременности?
Гормоны щитовидной железы отвечают за гармоничное развитие головного мозга и нервной системы малыша.
Особую важность приобретают тиреоидные гормоны на ранних сроках беременности, когда происходит закладка основных органов у плода, и в то же время сам он еще не может продуцировать достаточное количество ТТГ и Т4.
Доказано, что дефицит материнских гормонов щитовидной железы на четвертой неделе развития плода приводит к снижению интеллекта, звукового восприятия и психомоторным нарушениям у будущего ребенка.
Нормы гормона ТТГ при беременности
Так как гормоны щитовидной железы крайне важны для гармоничного развития плода, во время беременности проводится повсеместный скрининг для оценки ее функции. Для этого всех будущих мам отправляют на исследование уровня тиреотропного гормона в крови при первом визите в женскую консультацию. Почему ТТГ, а не гормоны непосредственно самой щитовидки? Потому что если железа работает правильно, то и уровень ТТГ будет нормальный.
Таблица 1. Нормы ТТГ по триместрам, согласно Американской ассоциации по щитовидной железе.
| Срок беременности | Норма ТТГ |
|---|---|
|
Первый триместр |
0,1–2,5 |
|
Второй триместр |
0,2–3,0 |
|
Третий триместр |
0,3–3,0 |
Согласно клиническим рекомендациям МЗ РФ, концентрация тиреотропного гормона у беременных должна быть менее 3,0 МЕ/мл. При ТТГ ≥ 3,0 МЕ/мл будущей маме необходима консультация врача-эндокринолога для определения дальнейшей тактики.
Что касается гормонов щитовидной железы, то между учеными сохраняются противоречия относительно изменения их концентрации в зависимости от срока беременности. Одни авторы полагают, что уровень свободных Т4, Т3 повышается, а другие указывают на их снижение во 2- и 3-м триместрах беременности. Помимо этого, нормы варьируют при разных способах определения гормонов.
Заболевания щитовидной железы и беременность
Выделяют два основных вида заболеваний щитовидной железы:
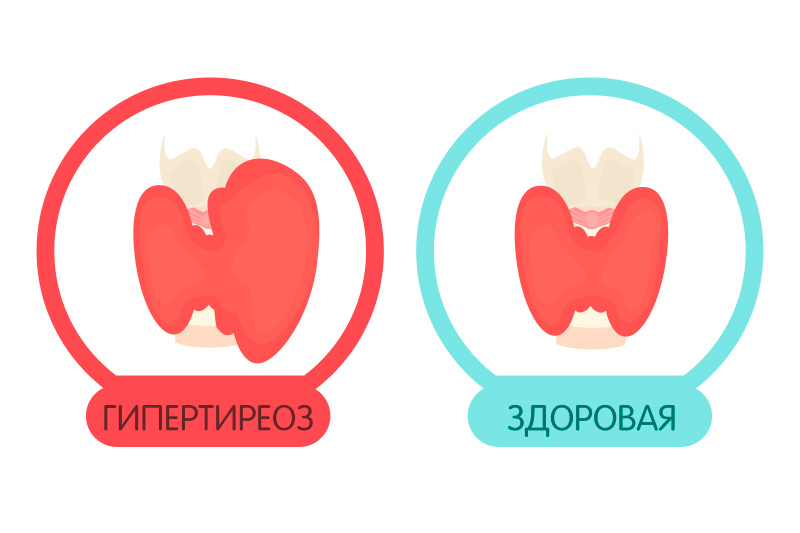
Гипертиреоз, или тиреотоксикоз
Это болезнь, при которой щитовидная железа проявляет чрезмерную активность и продуцирует чересчур много гормонов.
Основная причина данной патологии во время беременности — это аутоиммунное заболевание, называемое болезнью Грейвса, или диффузным токсическим зобом.
Гипотиреоз
Это болезнь, при которой щитовидная железа, наоборот, проявляет низкую активность и не может продуцировать достаточного количества гормонов.
Данная патология при беременности чаще всего обусловлена аутоиммунным заболеванием, называемым болезнью Хашимото.
Как гипо-, так и гипертиреоз во время беременности связаны c такими осложнениями, как:
-
гестоз;
-
отслойка плаценты;
-
сердечная недостаточность у матери;
-
преждевременные роды;
-
послеродовые кровотечения;
-
выкидыш и мертворождение;
-
рождение маловесного плода;
-
нарушение функции щитовидной железы у ребенка во время беременности и после рождения.
Диагностика заболеваний щитовидной железы
Нередко возникают трудности с диагностикой заболеваний щитовидной железы в период вынашивания ребенка. Это связано с более высоким уровнем тиреоидных гормонов и неспецифичностью симптомов. Заболевание щитовидной железы можно пропустить, так как патологические признаки маскируются под физиологические изменения, которые претерпевает женский организм в связи с беременностью.
Чтобы этого не произошло, все будущие мамы сдают кровь на определение ТТГ в первом триместре беременности. Если в анализах обнаружено отклонение от нормы, то женщине назначают дополнительный комплекс исследований. Он включает в себя:
-
оценку уровня свободного Т4 и Т3 в сыворотке крови;
-
оценку концентрации антител к ТПО в сыворотке крови;
-
УЗИ щитовидной железы.
Обратите внимание!
Критерии для диагностики заболеваний щитовидной железы у будущих мам варьируют в зависимости от срока беременности.
Лечение эндокринных нарушений во время беременности
Прием лекарств при заболеваниях щитовидной железы нужен для поддержания адекватной концентрации гормонов. Если женщина принимает лекарства от гипо-/гипертиреоза до беременности, то в идеале необходимо скорректировать терапию с эндокринологом на этапе планирования малыша.
Лечение тиреотоксикоза
Если у будущей мамы незначительная гиперфункция щитовидной железы, возможно, лечение не потребуется. Но в более серьезных случаях необходим прием антитиреоидных средств, под действием которых щитовидка будет вырабатывать меньше тиреоидных гормонов.
Препаратом выбора при тиреотоксикозе у женщин в положении является пропилтиоурацил. Его торговое название — Пропицил. Предпочтение отдается этому лекарству, так как оно не увеличивает риск возникновения врожденных дефектов развития плода. Если нет возможности использовать данное лекарственное средство, то допустимо использование тиамазола. Его торговое название — Мерказолил или Тирозол.
Радиоактивный йод для лечения тиреотоксикоза у будущих мам не используется, так как он может вызвать проблемы с щитовидной железой у малыша.
Лечение гипотиреоза
Для восполнения пониженной функции щитовидной железы требуется заместительная гормональная терапия. При манифестном и субклиническом гипотиреозе будущей маме назначают левотироксин натрия. Его торговое название — L-Тироксин или Эутирокс. Он заменяет тиреоидный гормон Т4, который собственная щитовидка матери не образует или вырабатывает в недостаточном количестве. Прием данного лекарства во время беременности не имеет негативных последствий для малыша.
Вследствие физиологических перестроек в организме беременной щитовидная железа испытывает дополнительное напряжение. У будущих мам показатели тиреоидных гормонов часто выходят за пределы нормы. Это повышает риск развития эндокринных патологий и негативных последствий со стороны развития плода. Поэтому важно понимать механизмы происходящих изменений, своевременно диагностировать их и поддерживать достаточный уровень гормонов щитовидной железы во время беременности.